Dente del giudizio: cosa succede se non si toglie?
Sintesi
Il dente del giudizio (terzo molare) può erompere normalmente e non creare alcun problema, oppure, a causa di una posizione anomala, restare parzialmente coperto dalla gengiva o rimanere incluso nell’osso: è soprattutto in questi casi che aumentano infiammazione, carie “nascoste”, danni al dente vicino e infezioni. Anche quando non dà fastidio, un terzo molare parzialmente incluso può essere più difficile da pulire e per questo più esposto a carie e malattia gengivale rispetto ad altri denti.
La scelta fra rimozione e monitoraggio non è “standard”: dipende dalla presenza o meno di eventuali sintomi, dalla posizione spaziale, dalla possibilità di effettuare una corretta igiene domiciliare, storia pregressa di episodi infiammatori, dall’età e dal rapporto con nervi ed altre strutture anatomiche delicate. In pratica, si decide bilanciando il rischio di tenerlo e di sviluppare problematiche nel tempo, con il rischio della procedura chirurgica.
Avvertenza clinica: questo articolo ha finalità informative e non sostituisce una visita. Se compaiono febbre, gonfiore importante, dolore in aumento non controllato dai farmaci, difficoltà ad aprire la bocca, deglutire o respirare, serve assistenza urgente (numero di emergenza: Italia 112/118).
Capire i terzi molari: quanti denti abbiamo e quando compaiono
Partiamo dalle basi: quanti denti abbiamo da adulti? In una dentatura “completa” il totale è 32 elementi. Non tutti, però, sviluppiamo o manteniamo nel tempo i terzi molari; per questo molte persone hanno 28 denti (o un numero diverso, se ci sono agenesie o estrazioni pregresse).
Se ti stai chiedendo qual è il posto dei terzi molari nell’arcata, ricorda che i denti del giudizio sono gli ultimi molari posteriori, i terzi molari. In media erompono tra fine adolescenza e prima età adulta.
Tutti i casi possibili dei denti del giudizio
La domanda “cosa succede se non si toglie?” ha risposte diverse a seconda del caso clinico. Qui sotto trovi i quadri più frequenti, spiegati in modo concreto e ricorda che asintomatico non vuol dire sempre “senza rischio”, ma non significa nemmeno che un dente del giudizio vada tolto automaticamente solo per il fatto che esiste.
Scenario per scenario
Eruzione normale (presente in arcata e pulibile correttamente)
Quando i denti del giudizio erompono correttamente e sono pulibili, possono comportarsi come qualsiasi altro molare: meritano un costante controllo, una accurata igiene, ed eventuali cure conservative se si cariano. In questo scenario togliere il dente del giudizio non è di routine: si decide in base ad eventuali carie particolarmente profonde, a problemi parodontali, alla sua funzione ed alla possibilità di mantenimento nel tempo.
Eruzione parziale (gengiva che copre una parte del dente)
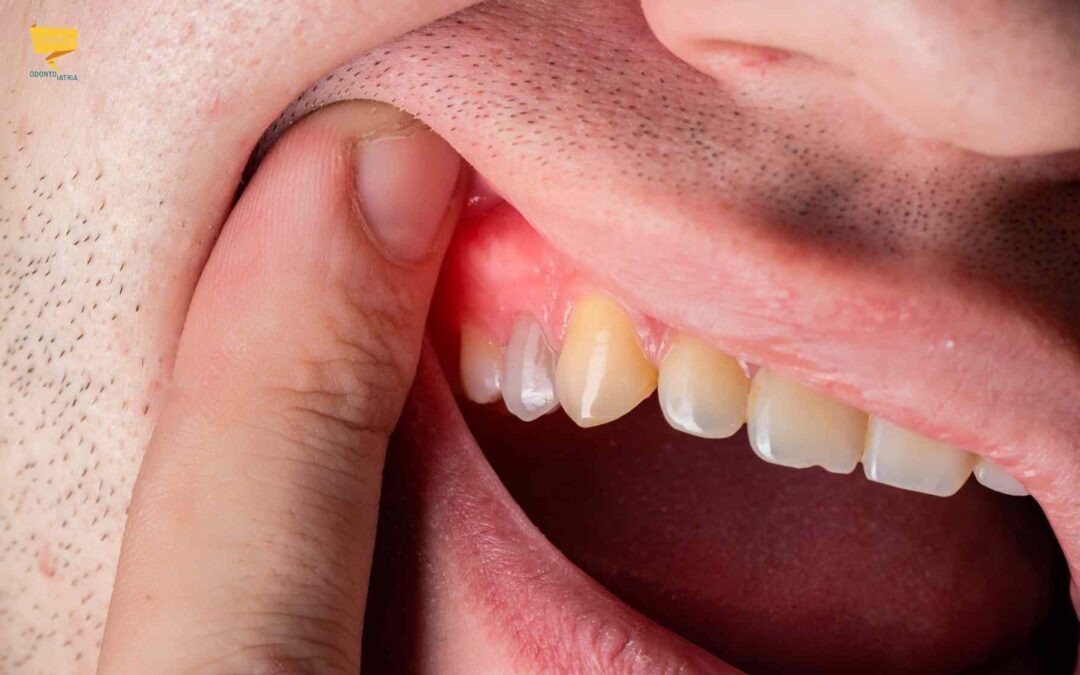
Qui aumenta il rischio di accumulo di placca e residui sotto il lembo gengivale (operculo): è il terreno tipico della pericoronite. Se gli episodi sono lievi e sporadici si può tentare una gestione locale (pulizia professionale, istruzioni di igiene, sciacqui con colluttori specifici). Gli antibiotici, secondo la letteratura, andrebbero riservati esclusivamente ai casi con segni di diffusione o risposta sistemica, evitando un uso “automatico”, e sempre ed esclusivamente se consigliati dal dentista.
Inclusione/impattamento: disodontiasi degli ottavi
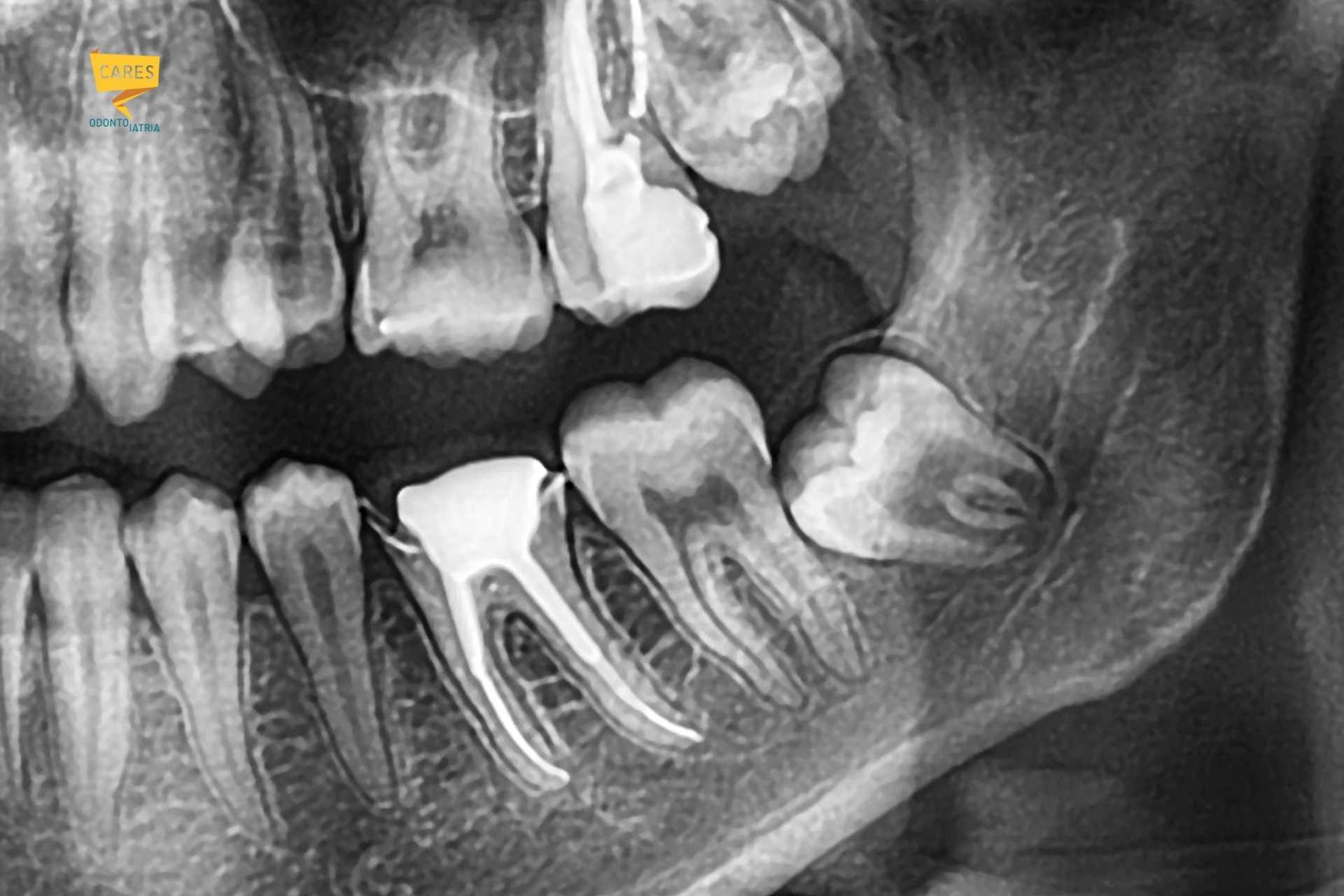
Quando il terzo molare non riesce a erompere (o erompe in posizione non funzionale) si parla di “inclusione” o “impattamento”; nel linguaggio clinico e divulgativo si incontra la formula disodontiasi degli ottavi. Questo quadro può restare silente a lungo oppure favorire carie del secondo molare, tasche parodontali distali e infiammazioni ricorrenti. Questo è lo scenario tipico in cui il dente del giudizio è spesso da estrarre per evitare un peggioramente della qualità della vita o dello stato di salute della bocca.
Dente del giudizio sintomi e dolore: quando la bocca “avvisa”
Spesso il fastidio non è solo sul dente, ma anche su gengiva, interessando di frequente l’intera mandibola o anche la regione dell’orecchio (dolore riferito o diffuso). Se il dolore è associato a gonfiore e difficoltà ad aprire la bocca (trisma), è più probabile una componente infettivo‑infiammatoria e va valutata senza aspettare.
Pericoronite, celluliti, ascessi
La pericoronite può essere la “prima tappa” di infezioni più importanti, specie se trascurata: ad esempio celluliti dei tessuti molli o raccolte purulente che possono interessare anche aree delicate come il collo e la clavicola. Se è presente un ascesso, quindi una raccolta di pus è necessaria una terapia mirata e, in molti casi, un trattamento definitivo della causa.
Carie e danni al dente vicino
Un dente del giudizio cariato non sempre fa male subito: i terzi molari sono difficili da pulire e possono cariarsi, ma possono anche favorire carie sulla superficie distale (quella posteriore) del secondo molare una carie che “non si vede” finché non è avanzata. Quando il dente è difficilmente restaurabile o mantenibile, si arriva spesso a estrazione del dente del giudizio, e se ha causato una carie radicolare prefonda, anche del secondo molare.
Cisti (e lesioni associate a denti inclusi)
Raramente, attorno al follicolo di un dente incluso possono svilupparsi cisti odontogene, la più tipica è la dentigera. Spesso sono asintomatiche e si scoprono con radiografie; se crescono, possono espandere l’osso e spostare denti adiacenti, rendendo il trattamento più complesso e richiedendo un trattamento ortodontico.
Vicino ai nervi: non è un dettaglio
Per i terzi molari inferiori, il tema cruciale è il rapporto con il canale mandibolare e il nervo alveolare inferiore. La rimozione può “disturbare” i nervi vicini causando formicolio o intorpidimento di labbro e mento (nervo alveolare inferiore) o, meno spesso, alterazioni della sensibilità della lingua (nervo linguale).
Quando l’obiettivo è ridurre al minimo il rischio di lesione al nervo in casi particolarmente delicati, può essere proposta una coronectomia: si rimuove la corona e si lasciano le radici. Non è una soluzione “universale”: non tutti i pazienti sono candidabili e può essere necessario un secondo tempo chirurgico o una gestione di guarigione più lenta; in alcune informazioni per pazienti viene riportata una probabilità <3% di dover rimuovere successivamente le radici, e non è mai la prima scelta terapeutica.
Tabella di confronto dei principali scenari
| Caso | Sintomi tipici | Indicazione a estrazione | Imaging consigliato | Rischi principali |
|---|---|---|---|---|
| Eruzione completa e in funzione | spesso nessuno; possibile carie come altri molari | solo se patologia (carie non recuperabile, parodontite, frattura) | endorale/bitewing; panoramica se valutazione globale | carie, gengivite localizzata |
| Eruzione parziale (operculo) | dolore gengivale, alitosi, difficoltà a pulire | se episodi ricorrenti o complicati; se danni al 2° molare | panoramica; CBCT selettiva se dubbio anatomico | pericoronite, infezione, trisma |
| Incluso/impattato (asintomatico) | nessuno o sporadico fastidio | monitoraggio attivo se “disease‑free”; estrazione se alto rischio di malattia | panoramica; CBCT solo con quesito specifico | carie 2° molare, tasche distali, cisti (raro) |
| Pericoronite ricorrente | dolore + gonfiore, difficoltà apertura bocca | spesso sì, dopo recidive o complicanze | panoramica; CBCT selettiva | diffusione infezione, ascesso |
| Carie importante del 3° molare | sensibilità, dolore variabile | frequente se dente non restaurabile o difficile da mantenere | bitewing/endorali + panoramica | infezione, coinvolgimento 2° molare |
| Segni di vicinanza al nervo | può essere asintomatico | valutazione specialistica; possibili alternative (coronectomia) | panoramica + CBCT selettiva | parestesie, dolore neuropatico (raro) |
Diagnosi e imaging: panoramica vs tac
La visita clinica è il punto di partenza: valutare lo stadio di eruzione, le effettive possibilità di effettuare le corrette manovre di igiene, presenza di eventuali carie o di tasche gengivali, il rapporto con il dente antagonista e qiuello adiacente ed i sintomi riferiti. È anche il momento in cui si definisce un quesito diagnostico prima di prescrivere esami radiologici: niente “esami automatici”, ma radiografie, come panoramica o TAC 3D che devono rispondere a una quesito clinico specifico.
Panoramica come primo livello
Le linee guida internazionali indicano la radiografia panoramica come esame di primo livello quando l’intervento è in valutazione: serve a vedere la posizione, l’inclinazione, la forma delle radici ed una idea del rapporto che possono avere con il canale del nervo alveolare inferiore.
CBCT / tac: quando aggiunge valore
La CBCT (Cone Beam) è una tomografia 3D a campo limitato. È utile quando la panoramica mostra segni radiologici di possibile rapporto stretto con il canale mandibolare. In questi casi la CBCT aiuta a chiarire se esiste una parete ossea tra dente e canale e può cambiare strategia per poter risolvere la problematica in totale sicurezza.
Cosa succede se non si toglie?
Non è l’assenza di estrazione, di per sé, a essere “pericolosa”. Il rischio nasce quando un terzo molare non è controllabile e non è detergibile, quando è in posizione sfavorevole o quando ha già segni di malattia.
Sintomatico o mostra segni di malattia
Quando compaiono sintomi o patologie, le indicazioni sono interventiste: infezioni ricorrenti, carie non gestibile, danni al secondo molare, malattia parodontale, cisti o altre lesioni possono rendere ragionevole la scelta chirurgica. Questa impostazione è coerente anche con raccomandazioni italiane di buona pratica che invitano a non estrarre “di routine”, ma a intervenire quando esistono motivi clinici chiari.
Complicanze e “costi” della chirurgia
Generalmente l’intervento di chirurgia estrattiva del dente del giudizio ha un recupero rapido e senza conseguenze, può saltuariamente dare dolore, o un leggero gonfiore associato alla difficoltà ad aprire la bocca, nei primissimi giorni se la situazione prima dell’intervento era estremamente problematica.
Un aspetto spesso sottovalutato: la difficoltà chirurgica tende a crescere con l’età, per questo è ragionevole procedere con l’estrazione del dente del giudizio problematico senza attendere inutilmente che l’intervento diventi più complesso ed il recupero più lento.
Estrarre o monitorare: come si decide
Quando ci troviamo davanti a un dente del giudizio, la vera domanda non è “lo tolgo o no?”, ma: c’è una malattia in atto o un rischio concreto che si sviluppi?
Si parte sempre da una valutazione clinica accurata: i sintomi che ci riferisci, la qualità dell’igiene orale, la presenza di carie, lo stato della gengiva, ed eventuali segni infiammatori. Se emergono segnali chiari di malattia — come infezione, carie non recuperabile, danno al secondo molare adiacente, cisti o riassorbimenti — allora l’indicazione è orientata verso la gestione chirurgica.
Se invece non ci sono segni di patologia, si passa a un secondo livello di analisi: la posizione del dente. Un ottavo parzialmente erotto, inclinato in avanti (mesio-inclinato) o difficile da detergere può rappresentare un fattore di rischio nel tempo. In questi casi la scelta non è automatica: si apre una discussione condivisa, valutando pro e contro tra monitoraggio attivo ed estrazione preventiva.
Cosa aspettarsi dopo l’estrazione e come ridurre i problemi
Dopo una estrazione dei denti del giudizio è normale avvertire fastidio e avere gonfiore che tende a migliorare in 1–2 giorni e poi progressivamente. Le istruzioni post‑operatorie che ti verranno fornite (igiene delicata, sciacqui, dieta morbida, evitare fumo) riducono il rischio di complicanze come infezione o alveolite, e migliorano il recupero.
FAQ
Quanti sono i denti del giudizio
In genere sono quattro (due sopra e due sotto), ma è possibile nascerne con meno o non averli affatto.
Quali sono i campanelli d’allarme più comuni?
Segnali tipici: gengiva arrossata, difficoltà a pulire dietro l’ultimo molare, cattivo sapore, gonfiore, dolore localizzato o irradiato. Se il quadro evolve rapidamente o compaiono febbre e malessere, va valutato con urgenza.
Dente del giudizio non fa male, posso lasciarlo?
Spesso sì, ma non “a occhi chiusi”: se è incluso o difficilmente pulibile, serve un piano di controlli.
Che differenza c’è tra panoramica e CBCT?
La panoramica è 2D ed è spesso sufficiente per la pianificazione; la CBCT è 3D e si usa quando c’è un quesito specifico (per esempio: chiarire il rapporto col nervo) e quando l’esito può cambiare la strategia terapeutica.
È normale avere dolore e gonfiore dopo la rimozione?
Sì: dolore e gonfiore sono comuni nei primi giorni. Se però il dolore peggiora dopo 3–5 giorni o compare cattivo odore/sapore, si pensa anche ad alveolite secca o infezione e serve controllo dal dentista.
Il dente è vicino al nervo, cosa succede?
Bisogna conoscere esattamente la posizione e la vicinanza col nervo per decidere la strategia più adatta e valutare i pro ed i contro dell’intervento o dell’attesa.